-
 HOME
HOME
- >
- 타이틀 텍스트
- >
- 서브 타이틀 텍스트
서브 타이틀 텍스트
<14> 독성 쇼크 증후군 (Toxic Shock Syndrome)
편집부
입력 2015-09-21 17:24
수정 최종수정 2015-09-21 17:33
독성 쇼크 증후군 (Toxic Shock Syndrome)
“We have a kid getting airlifted to us… Can you do vancomycin and clindamycin dosing? We need those ASAP when he gets here”
소아과 전문의Dr. Smith 가 임상약사에게 S.O.S.를 쳐왔다.
다행히도 같은 병원 소속 지방 캠퍼스 응급실에서 이송되는 환자라서, 임상약사는 데이터베이스 (central medication profile)를 접속하여, 응급실 진단 소견서를 읽어보고 그곳에서 투여한 약물 성분과 용량을 환자가 도착하기 전에 미리 검토할 수 있었다.
환자는 약 7일 전 야외 활동 중 거미에게 물려 발생한 cellulitis (봉와직염)으로 인해 박트림 (Bactrim) 처방약을 매일 복용하던 중 어제 오후 갑작스런 발열과 몸 전신에maculopapular rash (홍반성 반구진 발진), 저혈압(hypotension), 빈맥(tachycardia) 증상을 보이자 박트림 약물 과민 반응이라 판단하여 그곳 응급실을 방문한 것이다.
응급의는, 환자가 병원 도착 시 보였던 clinical manifestation (1) sudden onset of fever (갑작스런 발열) (2) rash (발진) (3) 저혈압 (4) 빈맥 (5) 정상치 보다 높은 BUN (혈중 요소 질소) 과 SCr (혈중 크레아티닌) (6) 혼미한 정신 상태 (confused thinking)를 근거로, 설파 알러지 반응 보다는 Toxic Shock Syndrome (독성 쇼크 증후군)에 무게를 두고 전문적인 감염 치료를 위해 이곳 소아과 중환자 병동으로 이송한 것이다. 환자를 헬기로 이송하기 전, 응급실에서 반코마이신(vancomycin), 클린다마이신(clindamycin) 그리고 세프트리악손 (ceftriaxone) 주사제를 일회 투여하였다.
약학도들은 먼저 TSS 와 Septic Shock (패혈증 쇼크) 차이를 알아야 하겠다. 또한 패혈증 쇼크를 이해하기 위해선 Bacteremia(균혈증: 박테리아 혈중 오염), Sepsis (폐혈증: 균혈증에 의한 인체 면역 반응) 과 SIRS (systemic inflammatory response syndrome, 전신성 염증 반응 증후군)의 상관 관계도 설명할 수 있어야 한다. 아래 그림을 참조하기 바란다.
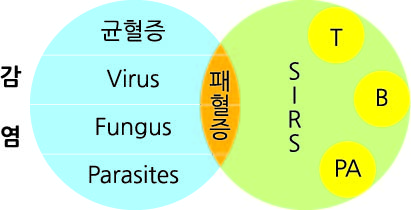 |
균혈증 감염과 동시에 환자가 SIRS 증상을 보이면 이를 패혈증이라 한다. 이때 폐혈증 환자의 혈압이 빠른 속도로 내려가고 혈류의 감소로 장기 기관 손상이 시작되면 이를 패혈증 쇼크라고 진단 한다.
독성 쇼크 증후군이란 폐혈증 쇼크의 하나로, 스트랩토균(Streptococcus pyogenes) 또는 스태필로균 (Staphylococcus aureus)이 균혈증을 일으키고 이들 박테리아가 만들어내는 단백질 독소(toxins)로 인해 인체내에 (1) 발열 (2) 발진 (3) desquamation (낙설) (4) 설사 (5) hypotensive shock 같은 반응을 야기할 경우를 말한다. 한편, 패혈증은(위 그림에서 보듯이) 박테리아 감염에 의한 균혈증외에 바이러스, 기생충(parasites) 그리고 균주(fungus)에 의한 감염으로도 발생할 수 있기에 TSS를 포함한 포괄적 병명으로 이해할 수 있다. 참고로, 위의 그림에서 SIRS과 폐혈증이 완전히 겹치지 않은 이유는, SIRS 발생 원인으로 외상(Trauma), 화상(Burns) 그리고 체장염 (PAncreatitis)같은 비감염성(noninfectious cause)인자들도 있기 때문이다.
환자 도착 후 소아과 전문의는 혈액 검사(CBC, BMP)와 혈중procalcitonin 체크 그리고 혈액배양(blood culture)를 간호사에게 부탁하였다. Procalcitonin 혈중 농도는 신속한 진단(rapid diagnosis)을 위한 목적으로, 패혈증 여부를 가늠할 수 있는 척도 (marker)로 쓰인다. 예를 들어, 수치가 0.5 이하일 경우 패혈증 가능성은 별로 없지만 2 이상이 된다면 패혈증일 가능성이 높고, 만약 10 이상이라면 패혈증이 거의 확실시 된다.
하지만 환자의 clinical manifestation만으로도 패혈증 진단이 확실하다면 굳이 procalcitonin을 diagnosis tool로 사용 안 할 것이다. 혈액 배양 결과는 시간이 걸리지만 원인균을 찾아낼 수 있다면 적합한 항생제로 정밀 타격을 가능케 할 것이다. 필자의 경우 보통 3 일 후에도 혈액 배양에서 균주가 음성으로 나오면 항생제 중단을 의사에게 권고한다 (무산소균 제외).
TSS 치료제는, combination antibacterial therapy 전략으로 bactericidal반코마이신과 베타람탐계 페니실린을 쓰는데 둘의 시너지 효과를 이용하여 원인균 제거를 하기 위함이다. 이 두 항생제 외에 클린다마이신 (clindamycin)을 함께 쓰는 이유는 무엇일까? 클린다마이신의 작용 기전을 이해한다면 바로 답이 나올 것이다.
클린다마이신은 리보좀 기능을 방해하여 박테리아 증식에 필요한 단백질 합성을 방해한다. 따라서 더이상의 독소(단백질) 생산을 차단시킴으로 치명적인 TSS 증상을 완화시킬 수 있다. 외과 영역에서의 클린다마이신 사용에 대해선 할 얘기가 많지만 다음 기회로 미루기로 하자. 또 한가지… 약학도를 위한 질문….이 환자 초진을 한 의사는 봉와직염에 cephalexin 대신 왜 박트림을 처방하였을까? 초진의는 MRSA(Methicillin Resistant Staphylococcus aureus) 까지 확실히 커버하려는 의도로 박트림을 처방한 것이다.
임상 약사는 의사 소견서(clinical note)를 읽어보고 TSS환자임을 감안하여 반코마이신 용량(19mg/kg/dose)을 높이고 지방 병원 응급실에서 일회 투여한 ceftriaxone을 1그램 하루 2 회로 조정하여 이를 전자 차트(pharmacy consult note) 에 상세히 기록하였다. 임상약사가 작성한 pharmacy consult note는 소아과 전문의가 검토할 것이고 혹 약사의 항생제 용량 결정에 궁금한 것이 있다면 간호사 역시 참조할 것이다. 또한 임상 약사는 daily Lab results를 참조하여 신장 기능에 따른 처방약 용량 조절, 가능하면 주사제를 경구제로의 전환 등 스텝들과 라운딩을 하면서daily follow up을 할 것이다.
입원 2 일째, 환자 혈액 균주 배양이 음성으로 나왔고 입원 직 후 검사한procalcitonin 수치도 0.4 로 나왔다. 또한 입원 2 일이 지나면서 혈압이나 다른 수치들이 빠른 속도로 정상치로 돌아오고 환자의 상태(objective /subjective)도 좋아지고 있다. 입원 4 일째, 환자는 퇴원 수속을 하고 경구 처방약으로 클린다마이신과 세파렉신(cephalexin)을 처방 받았다.
왜 혈액 배양을 2 일째 끝냈을까? 배양이 음성으로 나왔는데 왜 항생제을 처방하였을까? 물론 전문의가 내린 임상적 판단이겠지만 필자의 소견으로는 환자의 clinical manifestation이 빠른 회복세로 돌아섰기에 더 이상의 입원 진료가 필요 없고 만일의 경우를 위해 경구 항생제를 처방하고 몇일 후 의사와 follow up을 하리라 사료된다.
지금껏 생명선을 왔다 갔다하는 SIRS 중환자도 목격했지만 위의 환자같이 애메한 케이스도 종종 접한다. 흑/백과 같이 쉽게 구별되는 교과서적 임상 약학 케이스 보다는 좀 애매한 케이스를 실지 임상에서 더 자주 보게 된다. 아니면 이것이 필자의 실력 부족에 대한 궤변일까? 독자의 판단에 맡기도록 하겠다.
<필자약력 / 임성락 약사>


-성균관 약대 졸업
-버틀러 약대 졸업
-퍼듀 약대 대학원 졸업
-월그린 약국 근무
-미 일라이 릴리 제약 근무
-현, 인디애나 의대 부속 병원 약사
-퍼듀 약대 대학원 졸업
-월그린 약국 근무
-미 일라이 릴리 제약 근무
-현, 인디애나 의대 부속 병원 약사
전체댓글 0개
등록된 댓글이 없습니다.
| 인기기사 | 더보기 + |
-
1 다이이찌산쿄, ADC 생체지표 발굴 AI 접목 제휴 -
2 상장 제약·바이오 2025년 누적 평균 순이익 코스피 917억원·코스닥 175억원 -
3 서울시유통협회, 대웅 거점도매 전면 투쟁 선언 -
4 제2의 키트루다, 새 타깃 아닌 '조합·구조 설계'에서 나온다 -
5 에스엘티지, AI 검사 기반 통합장비 'PRINS25'…"인쇄·검사 올인원" -
6 제일약품, '상품' 비중 줄이고 내실 잡았다… 신약 '자큐보' 효과로 수익성 대폭 개선 -
7 EDGC, 최대주주 '해밀리'로 변경 -
8 넥스트바이오메디컬,혈관색전 제품 'Nexsphere-F™' 독점 판권 계약 -
9 알지노믹스-서지넥스, LNP 기반 RNA 유전자 신약 공동개발 나선다 -
10 B형·C형 간염 시장 엇갈린 흐름…길리어드 전략 통했다
| 인터뷰 | 더보기 + |
| PEOPLE | 더보기 + |
| 컬쳐/클래시그널 | 더보기 + |

<14> 독성 쇼크 증후군 (Toxic Shock Syndrome)
- 편집부 news@yakup.co.kr
- 입력 2015-09-21 17:24 수정 최종수정 2015-09-21 17:33
독성 쇼크 증후군 (Toxic Shock Syndrome)
“We have a kid getting airlifted to us… Can you do vancomycin and clindamycin dosing? We need those ASAP when he gets here”
소아과 전문의Dr. Smith 가 임상약사에게 S.O.S.를 쳐왔다.
다행히도 같은 병원 소속 지방 캠퍼스 응급실에서 이송되는 환자라서, 임상약사는 데이터베이스 (central medication profile)를 접속하여, 응급실 진단 소견서를 읽어보고 그곳에서 투여한 약물 성분과 용량을 환자가 도착하기 전에 미리 검토할 수 있었다.
환자는 약 7일 전 야외 활동 중 거미에게 물려 발생한 cellulitis (봉와직염)으로 인해 박트림 (Bactrim) 처방약을 매일 복용하던 중 어제 오후 갑작스런 발열과 몸 전신에maculopapular rash (홍반성 반구진 발진), 저혈압(hypotension), 빈맥(tachycardia) 증상을 보이자 박트림 약물 과민 반응이라 판단하여 그곳 응급실을 방문한 것이다.
응급의는, 환자가 병원 도착 시 보였던 clinical manifestation (1) sudden onset of fever (갑작스런 발열) (2) rash (발진) (3) 저혈압 (4) 빈맥 (5) 정상치 보다 높은 BUN (혈중 요소 질소) 과 SCr (혈중 크레아티닌) (6) 혼미한 정신 상태 (confused thinking)를 근거로, 설파 알러지 반응 보다는 Toxic Shock Syndrome (독성 쇼크 증후군)에 무게를 두고 전문적인 감염 치료를 위해 이곳 소아과 중환자 병동으로 이송한 것이다. 환자를 헬기로 이송하기 전, 응급실에서 반코마이신(vancomycin), 클린다마이신(clindamycin) 그리고 세프트리악손 (ceftriaxone) 주사제를 일회 투여하였다.
약학도들은 먼저 TSS 와 Septic Shock (패혈증 쇼크) 차이를 알아야 하겠다. 또한 패혈증 쇼크를 이해하기 위해선 Bacteremia(균혈증: 박테리아 혈중 오염), Sepsis (폐혈증: 균혈증에 의한 인체 면역 반응) 과 SIRS (systemic inflammatory response syndrome, 전신성 염증 반응 증후군)의 상관 관계도 설명할 수 있어야 한다. 아래 그림을 참조하기 바란다.
 |
균혈증 감염과 동시에 환자가 SIRS 증상을 보이면 이를 패혈증이라 한다. 이때 폐혈증 환자의 혈압이 빠른 속도로 내려가고 혈류의 감소로 장기 기관 손상이 시작되면 이를 패혈증 쇼크라고 진단 한다.
독성 쇼크 증후군이란 폐혈증 쇼크의 하나로, 스트랩토균(Streptococcus pyogenes) 또는 스태필로균 (Staphylococcus aureus)이 균혈증을 일으키고 이들 박테리아가 만들어내는 단백질 독소(toxins)로 인해 인체내에 (1) 발열 (2) 발진 (3) desquamation (낙설) (4) 설사 (5) hypotensive shock 같은 반응을 야기할 경우를 말한다. 한편, 패혈증은(위 그림에서 보듯이) 박테리아 감염에 의한 균혈증외에 바이러스, 기생충(parasites) 그리고 균주(fungus)에 의한 감염으로도 발생할 수 있기에 TSS를 포함한 포괄적 병명으로 이해할 수 있다. 참고로, 위의 그림에서 SIRS과 폐혈증이 완전히 겹치지 않은 이유는, SIRS 발생 원인으로 외상(Trauma), 화상(Burns) 그리고 체장염 (PAncreatitis)같은 비감염성(noninfectious cause)인자들도 있기 때문이다.
환자 도착 후 소아과 전문의는 혈액 검사(CBC, BMP)와 혈중procalcitonin 체크 그리고 혈액배양(blood culture)를 간호사에게 부탁하였다. Procalcitonin 혈중 농도는 신속한 진단(rapid diagnosis)을 위한 목적으로, 패혈증 여부를 가늠할 수 있는 척도 (marker)로 쓰인다. 예를 들어, 수치가 0.5 이하일 경우 패혈증 가능성은 별로 없지만 2 이상이 된다면 패혈증일 가능성이 높고, 만약 10 이상이라면 패혈증이 거의 확실시 된다.
하지만 환자의 clinical manifestation만으로도 패혈증 진단이 확실하다면 굳이 procalcitonin을 diagnosis tool로 사용 안 할 것이다. 혈액 배양 결과는 시간이 걸리지만 원인균을 찾아낼 수 있다면 적합한 항생제로 정밀 타격을 가능케 할 것이다. 필자의 경우 보통 3 일 후에도 혈액 배양에서 균주가 음성으로 나오면 항생제 중단을 의사에게 권고한다 (무산소균 제외).
TSS 치료제는, combination antibacterial therapy 전략으로 bactericidal반코마이신과 베타람탐계 페니실린을 쓰는데 둘의 시너지 효과를 이용하여 원인균 제거를 하기 위함이다. 이 두 항생제 외에 클린다마이신 (clindamycin)을 함께 쓰는 이유는 무엇일까? 클린다마이신의 작용 기전을 이해한다면 바로 답이 나올 것이다.
클린다마이신은 리보좀 기능을 방해하여 박테리아 증식에 필요한 단백질 합성을 방해한다. 따라서 더이상의 독소(단백질) 생산을 차단시킴으로 치명적인 TSS 증상을 완화시킬 수 있다. 외과 영역에서의 클린다마이신 사용에 대해선 할 얘기가 많지만 다음 기회로 미루기로 하자. 또 한가지… 약학도를 위한 질문….이 환자 초진을 한 의사는 봉와직염에 cephalexin 대신 왜 박트림을 처방하였을까? 초진의는 MRSA(Methicillin Resistant Staphylococcus aureus) 까지 확실히 커버하려는 의도로 박트림을 처방한 것이다.
임상 약사는 의사 소견서(clinical note)를 읽어보고 TSS환자임을 감안하여 반코마이신 용량(19mg/kg/dose)을 높이고 지방 병원 응급실에서 일회 투여한 ceftriaxone을 1그램 하루 2 회로 조정하여 이를 전자 차트(pharmacy consult note) 에 상세히 기록하였다. 임상약사가 작성한 pharmacy consult note는 소아과 전문의가 검토할 것이고 혹 약사의 항생제 용량 결정에 궁금한 것이 있다면 간호사 역시 참조할 것이다. 또한 임상 약사는 daily Lab results를 참조하여 신장 기능에 따른 처방약 용량 조절, 가능하면 주사제를 경구제로의 전환 등 스텝들과 라운딩을 하면서daily follow up을 할 것이다.
입원 2 일째, 환자 혈액 균주 배양이 음성으로 나왔고 입원 직 후 검사한procalcitonin 수치도 0.4 로 나왔다. 또한 입원 2 일이 지나면서 혈압이나 다른 수치들이 빠른 속도로 정상치로 돌아오고 환자의 상태(objective /subjective)도 좋아지고 있다. 입원 4 일째, 환자는 퇴원 수속을 하고 경구 처방약으로 클린다마이신과 세파렉신(cephalexin)을 처방 받았다.
왜 혈액 배양을 2 일째 끝냈을까? 배양이 음성으로 나왔는데 왜 항생제을 처방하였을까? 물론 전문의가 내린 임상적 판단이겠지만 필자의 소견으로는 환자의 clinical manifestation이 빠른 회복세로 돌아섰기에 더 이상의 입원 진료가 필요 없고 만일의 경우를 위해 경구 항생제를 처방하고 몇일 후 의사와 follow up을 하리라 사료된다.
지금껏 생명선을 왔다 갔다하는 SIRS 중환자도 목격했지만 위의 환자같이 애메한 케이스도 종종 접한다. 흑/백과 같이 쉽게 구별되는 교과서적 임상 약학 케이스 보다는 좀 애매한 케이스를 실지 임상에서 더 자주 보게 된다. 아니면 이것이 필자의 실력 부족에 대한 궤변일까? 독자의 판단에 맡기도록 하겠다.
<필자약력 / 임성락 약사>


-성균관 약대 졸업
-버틀러 약대 졸업
-퍼듀 약대 대학원 졸업
-월그린 약국 근무
-미 일라이 릴리 제약 근무
-현, 인디애나 의대 부속 병원 약사
-퍼듀 약대 대학원 졸업
-월그린 약국 근무
-미 일라이 릴리 제약 근무
-현, 인디애나 의대 부속 병원 약사
Copyright © Yakup.com All rights reserved.
약업신문 의 모든 컨텐츠(기사)는 저작권법의 보호를 받습니다.
무단 전재·복사·배포 등을 금지합니다.
무단 전재·복사·배포 등을 금지합니다.



